大リーグ ロサンゼルス・エンゼルス所属のミッチ・アーノルド投手は、肩の故障で手術後、フェニックスの一流施設で4年間のリハビリテーションを受けましたが、以前の球速が戻らず、選手登録を抹消されました。
そんな時に知人に紹介された疼痛専門医のマーク・スター博士は診察後、彼に思いもよらない診断名を告げました。それは「甲状腺機能低下症」でした。
博士は、痛みをコントロールする注射に加えて、彼の歯の詰め物アマルガムを除去し、甲状腺ホルモンを投与しました。
その結果、数週間で彼は痛みを伴わずに投げる事が出来るようになりました。彼は翌年に復帰しましたが、その年にプロとしてはじめて年間を通して休まずにプレーすることができたのです。
甲状腺機能低下症とは
甲状腺は頚部前面に位置している臓器で、ヨードを材料にして甲状腺ホルモンを合成、分泌しています。
このホルモンは下垂体からの刺激を受けて血中に放出され、全身の細胞に作用して代謝をあげるのが仕事です。
甲状腺機能が亢進すると全身のエネルギー代謝が盛んになります。 汗をかき、食欲が亢進し、痩せていきます 。
反対に機能が低下するとエネルギーが出なくなります。むくみ、体温低下、うつ症状が出ます。
甲状腺機能低下症は、症状と血中ホルモン量で診断されます。ホルモン値が下がっていれば機能低下症と診断します。
【原発性甲状腺機能低下症の診断基準】
a)臨床所見
無気力、易疲労感、眼瞼浮腫、寒がり、体重増加、動作緩慢、嗜眠、記憶力低下、便秘、嗄声等いずれかの症状
b)検査所見
遊離T4低値およびTSH高値
a)およびb)を有するもの
しかし、なかには数値が基準値内にもかかわらず、甲状腺機能低下の症状を持つ人もいます。
今回はこのような「甲状腺ホルモン値が正常な甲状腺機能低下症」に関する話です。
基礎代謝を測らない甲状腺機能検査
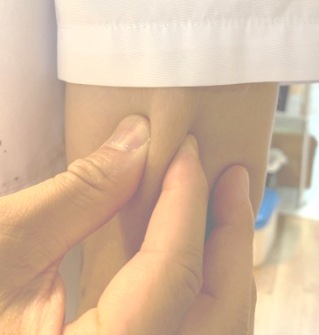
上腕の皮膚を指で簡単につまめますか?難しければ、貴方は甲状腺機能低下の可能性があります。
血中の甲状腺ホルモンの量が簡単に測れるようになるまで、甲状腺機能低下症はそのような身体所見で診断されていました。
甲状腺機能低下で起こる浮腫の中身は 保水性が高いムチンです。甲状腺機能低下では、ムチン蓄積量は正常人の50倍に及ぶため、浮腫は固く皮膚の腫脹を引き起こします。
上腕外側をつまんでみてください。皮膚が固く腫脹していれば粘液水腫かもしれません。
20世紀初めに基礎代謝を測定する方法が確立されました。これは人の酸素消費量をモニターする検査です。
甲状腺機能低下症では代謝も酸素の消費量も下がるのでこの検査が適しています。
但し準備が大変です。被験者は前日から絶食し、ストレスが無いように調整する必要があります。場合によっては前日からの泊まり込みが必要でした。
そのような背景から基礎代謝測定は徐々に行われなくなり、簡便な血中ホルモン検査に移行が進みました。
現在甲状腺機能の評価のために基礎代謝を測定する病院はほとんどありません。
慢性疼痛と甲状腺機能低下症
話は疼痛専門医のマーク・スター博士に戻ります。
1990年、彼は慢性疼痛の内科的な原因を探るため、 疼痛治療中の患者50名に甲状腺機能低下の検査を行いました。彼は基礎代謝測定の重要性を知っていたため、基礎代謝測定と、甲状腺ホルモン測定の両方を行なったのです。
その結果、 ホルモンの数値は全員正常範囲だったにもかかわらず、基礎代謝は平均で15%低下しており、30-40%低下している人も多くいました。
「甲状腺ホルモンの数値は、必ずしも体内の代謝状態を正確に反映しない」と確信した博士は、主治医にその結果を送り、甲状腺の治療を推奨しましたが、ほとんど全員の医師に無視されました。
彼らは、血液検査が間違っているはずないと考えたのでしょう。
博士は、甲状腺ホルモンの数値が正常にも関わらず、代謝が落ちている状態を、Ⅱ型甲状腺機能低下症と名付け、同名の書籍を出版しました。

Ⅱ型甲状腺機能低下症
博士はこの本の中で甲状腺機能低下には2種類あると述べています。
Ⅰ型(従来の甲状腺機能低下症)
充分な量の甲状腺ホルモンを分泌する事が出来ない甲状腺の機能低下。
Ⅱ型 甲状腺ホルモンに対する細胞レベルの抵抗がある状態。
甲状腺ホルモン不足はなく、血液検査では診断できない。
通常の甲状腺機能低下症では、血液中の甲状腺ホルモン(T3,T4)が低下し甲状腺刺激ホルモンTSHが上昇します。
しかし、II型甲状腺機能低下症では、血液検査に異常を認めません。
現在、甲状腺の診断においては血液検査がかなり重要視されているため、II型甲状腺機能低下症は見逃されがちです。

Ⅱ型甲状腺機能低下とミトコンドリアの関係
ミトコンドリアは人のエネルギーの90%を産生している細胞内器官で、甲状腺ホルモンの主要な機能の一つはミトコンドリアの数と活動性を増やすことです。
「甲状腺ホルモンを動物に投与するとミトコンドリアの数と大きさが増える。それだけでなく、活動性が上がるに伴い、ミトコンドリアの膜の表面の面積が増える。つまり、甲状腺ホルモンの主な機能の一つはミトコンドリアの量と活動性を増やし、エネルギーを作ることだと考えられる。」ガイトン生理学 第11版 p345
1888年(血液検査が王道でなく2型が正しく診断された時代)にロンドンの臨床研究会が制作したレポートの中に「甲状腺機能低下症は殆ど母から遺伝する」との一節があります。
ミトコンドリアDNAは母から引き継がれます。Ⅱ型甲状腺機能低下の発症には、母から受け継ぐミトコンドリアDNAが関与しているのかもしれません。
隠れ甲状腺機能低下の診断法
血液検査ではわかりにくいⅡ型甲状腺機能低下をどのように診断するべきか。ここでは3つの方法をご紹介します。
その1 見た目で判断する
甲状腺機能低下症が顕在化すると見た目でわかります
甲状腺機能低下症の症状である粘液水腫(ねんえきすいしゅ)の前後では患者の顔と手の浮腫みが顕著にとれているのがわかります。
マーク・スター博士の著書” Hypothyroidism Type 2 ” には20世紀初頭における甲状腺機能低下症の改善例が豊富に載っています。
博士は「昔の医者の方が 甲状腺ホルモンの値に惑わされることないため、正確な診断ができたのではないか」とも述べています。
その2 基礎体温から推測する
甲状腺機能低下症で最も一般的に見られる兆候は低体温です。
20世紀前半、甲状腺機能の診断で重宝されたのは基礎代謝です。それを一番端的に表すのは基礎体温で、臨床で頻繁に用いられました。
ミトコンドリアで作られるエネルギーの一部は熱に変換されます。基礎体温は36.6-36.8度を正常と考え、それ以下の場合には甲状腺機能低下を考慮します。
1000人の低代謝で甲状腺機能低下症の症状を持つ人は、感染がない限り全員低体温だった。甲状腺治療で例外なく体温が上昇し、ほとんどの患者で症状改善がみられた。(1942年の論文)
https://jamanetwork.com/journals/jama/article-abstract/256690
その3 ホルモン値の微妙な変化で診断する

日本の検査会社のTSH(甲状腺刺激ホルモン)の基準値は、 0.5~5.00 前後ですが、この幅は広すぎます。
ホルモン補充療法の第一人者のThierry Hertoghe先生 の『HORMONE HANDBOOK』によると、 TSH 値の理想値 は「1~2」です。彼は、「基準値」と「理想値」を分けて考えるべきだと話しています。
TSHが2以上なら、潜在性の甲状腺機能低下を疑います。
おまけ:甲状腺機能低下に伴う不妊症
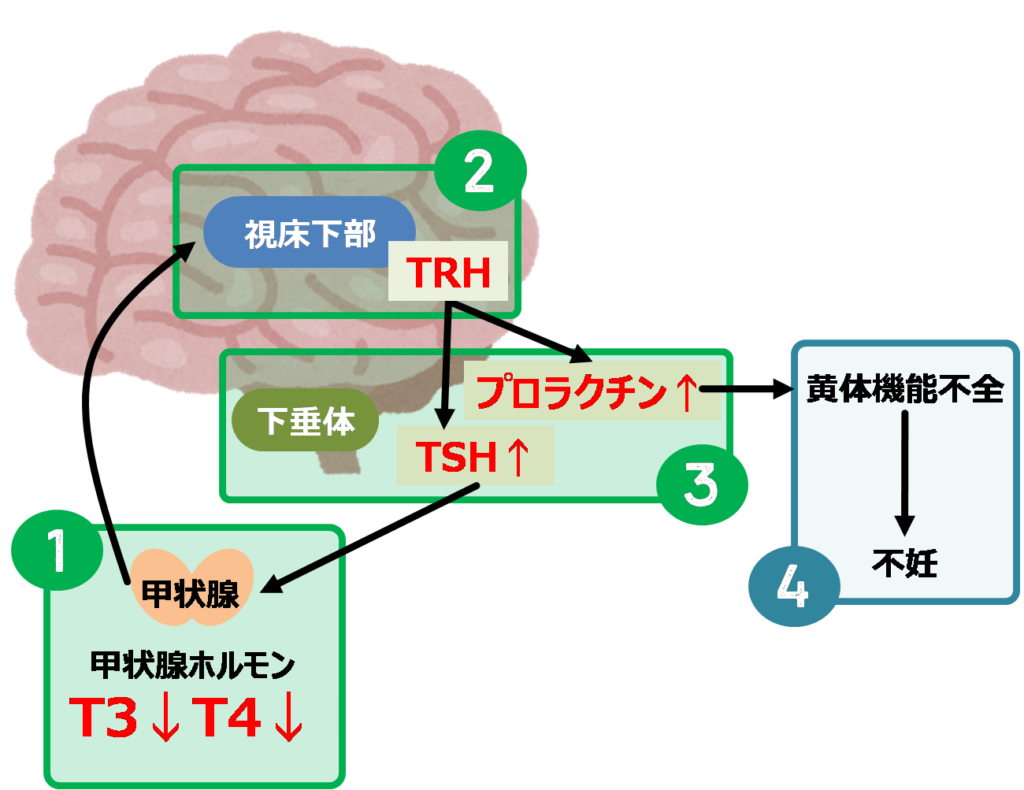
①甲状腺機能が低下すると、②視床下部と③下垂体が活性化し、TRH・TSH両者とも上がります。このTRHは、プロラクチン(乳汁分泌ホルモン)も増やす働きがあります。
女性の体は、妊娠中はエストロゲンレベルを上げて排卵を止めています。授乳中も妊娠しないようにプロラクチンが分泌され、排卵が抑えられるようにできています。
つまり、TRHの働きでプロラクチンの値が上がってしまう人(高プロラクチン血症)は、排卵が抑えられてしまうので不妊の原因になります。この理由から、不妊治療を行うクリニックでは甲状腺機能を必ず検査します。
大事な事は、潜在的な甲状腺機能低下でも、プロラクチンに影響する可能性があるという事です。不妊治療中の方は、TSHやTRHの値が高めでないかをチェックされるとよいでしょう。
内分泌臓器は様々な観点から互いに密接に繋がっています。 女性の場合、卵巣-副腎-甲状腺の間の繋がりは非常に重要です。
その4 一番確実な診断法
それは、甲状腺ホルモンを投与してみて症状の変化を確かめる事です。
20世紀初頭から変わらぬゴールド・スタンダードです。( 実際には甲状腺ホルモンの副作用を考え、慎重な対応が必要です。 )
1977年にSaundersらが行った試験によると、100人の頭痛、頚部痛、顎関節痛の患者(すべてTSH,T4正常範囲)に対して甲状腺ホルモンを投与したところ、66人の患者でBMRが10-35%上昇、半数以上の患者でコレステロール値が25-200低下しました。
BMRが上昇し、コレステロールが低下している患者はほとんど、臨床症状が改善しました。
甲状腺機能低下の自然な治療法
甲状腺機能低下症に対する基本的な治療スタンスはホルモン補充です。ここでは、自然に甲状腺ホルモン活性が上がるアプローチを紹介します。
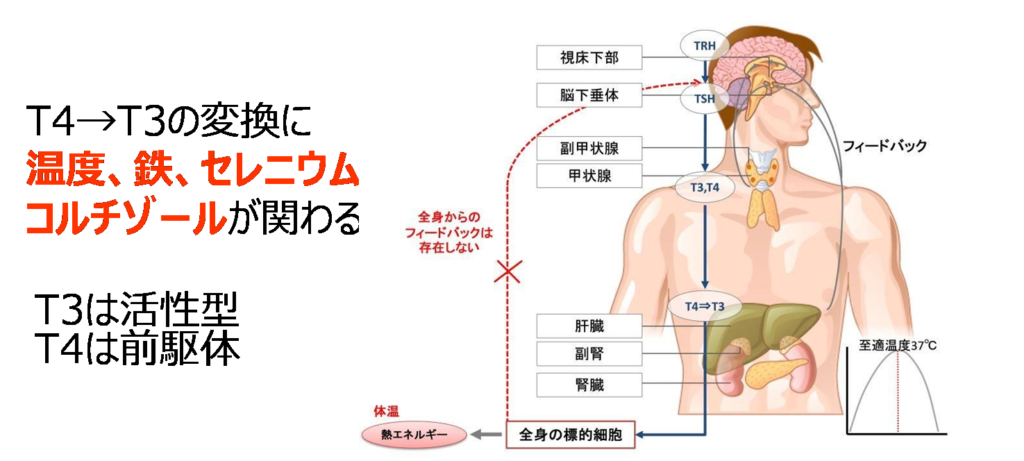
その1 T4 からT3 への変換を促進する
甲状腺ホルモンには前駆型のT4(チロキシン)と活性型のT3(トリヨードサイロニン)が存在します。T4からT3への変換には
・至適温度37℃
・鉄
・セレニウム
・コルチゾール
が関わっています。
低体温や、貧血、セレニウム不足がある人はこの変換がうまくいきませんので適量を補充します。
セレンはT4をT3に変換する酵素「チロキシン-5′-デヨージナーゼ」の補酵素です。
高齢者において、血中セレニウム濃度とT3/T4比率の相関がみられた。
https://www.ncbi.nlm.nih.gov/pubmed/8834378
血清フェリチンとrT3は逆相関する
http://apjcn.nhri.org.tw/server/APJCN/15/1/50.pdf
鉄欠乏と甲状腺機能低下症は相関する。
http://www.biomedres.info/biomedical-research/thyroid-profile-and-iron-metabolism-mutual-relationship-in-hypothyroidism.html
またT4 →T3 の変換には適度な量のコルチゾールが必要です。 副腎疲労がある人はこの変換に影響するため、事前に副腎の治療をすることがお勧めです。
その2 ヨードとフッ素、臭素を遠ざける
ハロゲン族の元素はお互いに抑制しあう働きをもっています。
同族元素であるフッ素(F)や塩素(Cl)や臭素(Br)が多すぎて、ヨードの働きが抑えられることがあります。
フッ素はエナメル質を強化して虫歯を予防するために歯に塗る薬。歯磨き粉にも含まれます。塩素はプールの消毒に使われるもの。臭素は、「臭素酸カリウム」としてパンをふわふわさせるために使われています。
甲状腺機能低下時には、フッ素や臭素、塩素の暴露状況についても考えてみるとよいかもしれません。
David Brownstein 博士の書籍“Why You Need It, Why You Can’t Live Without It “には ハロゲン元素の拮抗する働きについて詳しくのべられています。
その3 水銀のデトックスをする
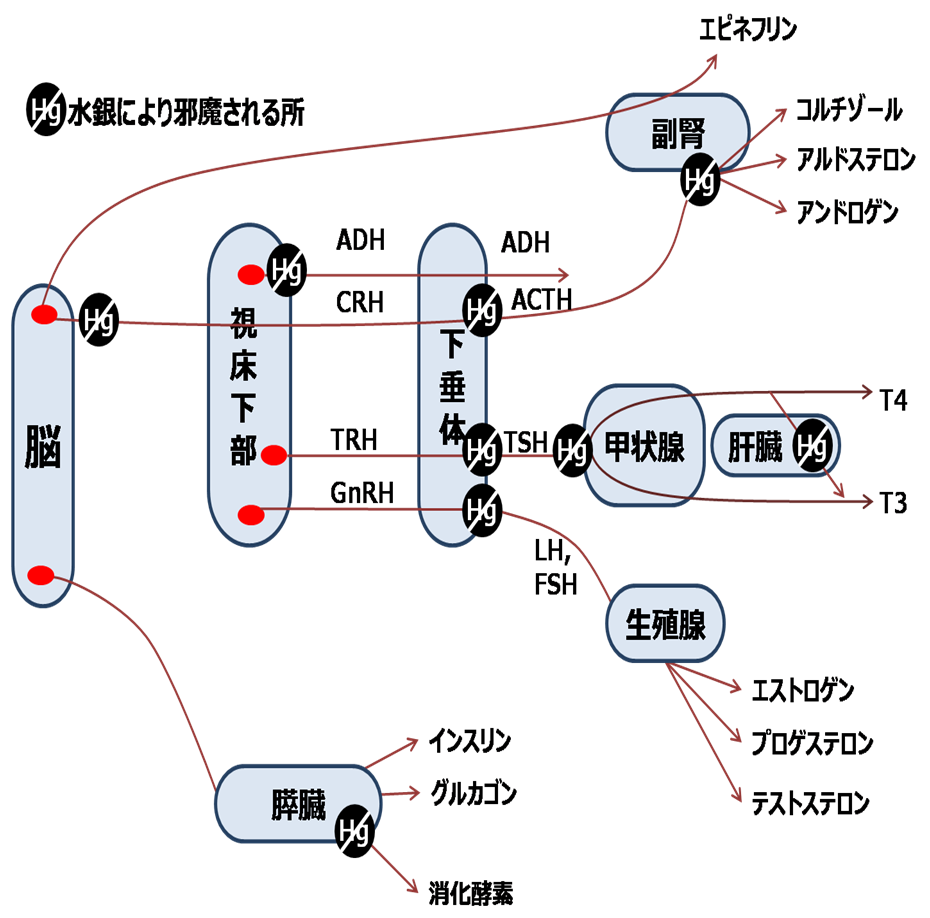
水銀は全てのホルモンに影響しますが、特に甲状腺への影響が大きいようです。
水銀は、TSHの合成も受容体への結合も T4から T3の変換もすべて抑制します。水銀の蓄積が疑われる人は、甲状腺治療の前に解毒治療が推奨されます。
その4 副腎をケアする
ストレス暴露時には、副腎からコルチゾールが大量に分泌されますが、多すぎるコルチゾールは、T4 から T3 への変換を妨げます。その結果甲状腺機能は低下します。
反対に、副腎疲労があるとコルチゾールが不足気味になります。その時にはT4 は T3 でなく rT3(リバース T3)という働きが悪いタイプのホルモンに変換されるようになります。
このような状況は神経性食思不振症や飢餓時、急激に糖質制限食に移行した場合などに見られます。この代謝は疲弊した体を休めるための、体の防御機構の一つなのです。
甲状腺ホルモンをうまく働かせるためには、副腎疲労をケアして、適切な量のコルチゾールを保つことが重要です。
その5 ホルモン補充法
副腎機能改善や重金属(特に水銀)デトックスや、ミトコンドリア機能のサポートに加えて、必要に応じてホルモン補充を行います。
一般的な甲状腺ホルモン補充にはチラージンS製剤が使用されます。Sと言うのは「合成」という意味です。つまり、チラージンSは合成の甲状腺ホルモン(T4)です。
通常、前駆体であるT4 は 活性体のT3 に変換されます。T3 は T4の3倍の活性があります。T4からT3への変換がうまくいっていない人には、チラージンSではあまり効果が出ないことがあります。
その場合は、 チラージン(T4)にチロナミン( T3)の薬を合わせて 使うか、もしくは天然の乾燥甲状腺(T3,T4が自然に混ざっている)を使用するのがよいでしょう。

現在、天然のチラージン末は日本では入手不能であり、海外から天然甲状腺ホルモンを輸入する必要があります。
まとめ
診断編
- 甲状腺ホルモン値が正常にもかかわらず、機能低下をきたす事もある。
- 診断にはホルモン値だけでなく、基礎代謝(特に体温)が重要
- 疼痛とミトコンドリア機能低下があれば甲状腺機能低下も考える
- 見た目も重要
- 試験的にホルモンを摂ってみる(医師の監修の元で)
治療編
- 貧血を治す。セレニウムを補給する。
- フッ素、塩素、臭素をなるべくさける
- マグロなど大型魚を避ける。
- 水銀が貯まってたらデトックスする
- 副腎疲労をまず治す。
- ホルモン補充で体温36.8℃をめざす。
人生に必要な4つの物は
「空気」「水」「食事」「甲状腺ホルモン」である
Dr.Broda Barnes (甲状腺疾患の専門医)



